La pandémie du Coronavirus, avec ses tourments et ses malheurs, nous a aussi amené certaines chimères que nous pensions abandonnées face à l’ordre inique de ce monde. Nous observons, en effet, en cette période, la floraison d’une médiatisation importante autour de l’exclusion sociale et, de fait, de la question de la santé des personnes sans-abri. Depuis le début du confinement, de nombreux articles posent désormais la question des conditions sanitaires dans lesquelles vivent les personnes exclues du droit au logement et, dans une moindre mesure, celle des réfugiés. C’est donc le moment opportun pour revenir sur les conditions de vie déplorables auxquelles sont exposés, en temps normal, ceux qui n’ont pas ou plus de « chez soi ».
Émilie et William
Des prisons à ciel ouvert où s’entassent dans des conditions sordides des milliers de personnes
L’Europe connait ces dernières années le plus grand afflux de réfugiés* depuis la seconde guerre mondiale.
La misère, les persécutions et les violences, la guerre et les autres conflits armés, la famine, les catastrophes écologiques, l’espoir d’une vie meilleure ou d’un avenir à offrir à ses enfants : voilà autant de raisons qui poussent des individus à quitter leur pays d’origine et risquer leur vie pour un avenir incertain. Commence alors un éprouvant et dangereux périple. Pour ceux qui y survivent, l’arrivée est très souvent synonyme de rejet, de violences et d’exclusion…
Sur les 272 millions de personnes ayant quitté leur pays, ils sont ainsi plus de 70 millions à y avoir été contraints1. Sans compter les 41 millions de personnes qui, faute de moyens, sont contraintes de se déplacer à l’intérieur de leur propre pays.
Dans une tentative de répondre politiquement à l’arrivée en Union Européenne de nombreux réfugiés, les États membres mettent en place, en juin 2015, le dispositif appelé « hotspot », notamment sur les côtes (Trapani, Pozzallo, Tarente et Messine), les îles italiennes (Lampedusa) et grecques (Lesbos, Chios, Leros, Samos et Kos). Ces hotspots sont décrit par les gouvernements comme des « dispositifs d’accueil et de premier accueil dans les États membres situés en première ligne2 ». Il s’agit en réalité de zones de contrôle permettant de trier les réfugiés « économiques » – les indésirables, qui seront éloignés du territoire – des exilés pouvant prétendre, eux, à une demande d’asile. Ces derniers pourront alors se voir relocaliser dans un État membre si leur demande est acceptée – en cas d’accord avec le pays d’origine ou si la vulnérabilité de l’individu est reconnue – ou se voir expulser dans le cas contraire. Sur les années 2016 et 2017 seules 25 000 personnes ont pu être relocalisées vers des États membres3.
Ces hotspots constituent désormais des prisons à ciel ouvert, où s’entassent dans des conditions sordides des milliers de personnes, bloquées, prises au piège, en attente d’une décision, d’une expulsion ou d’une relocalisation. Ils attendent, des mois durant dans l’incertitude. Cette politique de fortification des frontières, muée par une logique concentrationnaire, a fait naître un arsenal carcéral aux conditions de détention inhumaines. C’est aussi un terrain fertile pour la multiplication des violences physiques et sexuelles.
Les conditions de détention sur ces camps de fortune sont peu documentées et difficilement observables. En raison du peu d’autorisations délivrées par l’administration des camps pour pénétrer sur les lieux, les journalistes ou associations obtiennent la plupart des informations grâce à des témoignages, volés parfois au travers des grillages de sécurité, ou lors de visites des camps lorsque cela est autorisé.
Le réseau Migreurop déplore ainsi que « bien que les États soient contraints par des normes internationales et européennes de mettre en place des conditions matérielles d’accueil décentes comme l’énonce l’alinéa 11 du Préambule de la Directive accueil, les conditions de vie y soient déplorables et continuent de s’y dégrader »4.
Sur ces hotspots se trouvent des hommes, des femmes – dont certaines sont enceintes – des familles accompagnées de jeunes enfants, des mineurs non accompagnés, des personnes âgées et des personnes porteuses de handicaps physiques et psychosociaux. Des milliers de personnes sont en attente d’une protection. Au lieu de trouver de l’aide, ils se voient infliger des conditions de vie inhumaines : surpeuplement, insalubrité, insuffisance d’accès à des services de base, défaut d’accès aux soins de santé.
Un tableau sanitaire affolant
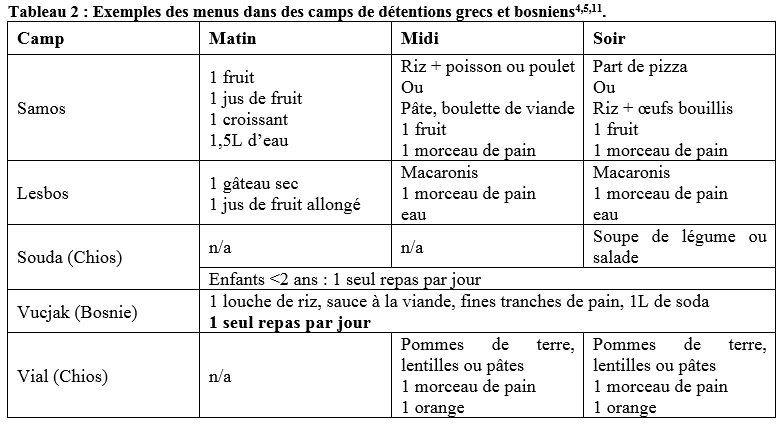
La plupart de ces camps sont saturés et organisés de la même manière. Des baraquements ou des containers aux parois fines ayant une capacité d’accueil limitée, constituent la partie « officielle » du camp. A l’intérieur s’entassent plusieurs familles, bien au-delà des capacités d’accueil. Le camp de Vial, sur l’île de Chios, est par exemple composé de containers constitués de 3 lits superposés, chacun habités par 10 personnes5. Les gens sont contraints d’y dormir à même le sol.
Faute de place, autour du camp officiel se trouve « la jungle ». Des tentes Quechua 2 places – souvent habitées au minium par 3 ou 4 personnes, voire des familles entières – des bouts de cartons, des cabanes en dur, des abris constitués de bâches, des matelas de sol ou des couvertures posées par terre accueillent les personnes supplémentaires, trop nombreuses pour être détenues dans le camp officiel. Ces habitations sont très précaires, ne sont pas isolées du froid, et sont inondables. Dans plusieurs camps, le terrain est en pente, entraînant une inondation systématique en cas de pluie.
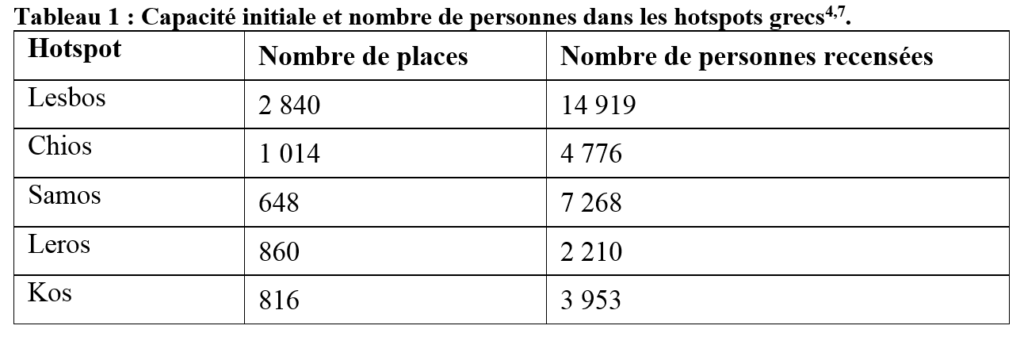
En novembre 2019, Migreurop a recensé le nombre de personnes enfermées dans les « îles-prisons » grecques, (tableau 1). Ils ont pu constater que ces hotspot enfermaient entre 2,6 et 11,2 fois plus d’individus que ne leur permettait leur capacité initiale6,7. La palme revenant au camp de Samos, séquestrant 7 268 personnes pour une capacité initiale de 648 places4 (relevé du 24/11/19).
 Amnesty International rapporte que de nombreuses personnes se plaignent de la pénurie de couvertures et qu’il arrive qu’une famille entière doive partager une seule couverture.
Amnesty International rapporte que de nombreuses personnes se plaignent de la pénurie de couvertures et qu’il arrive qu’une famille entière doive partager une seule couverture.
Tout au long du parcours migratoire, et particulièrement aux abords des endroits de passage stratégique proches des points frontaliers, des camps similaires mais non-officiels, des « jungles », sont recensées. Ces nasses [terme faisant référence à la stratégie policière qui consiste à retenir pendant plusieurs heures durant des manifestants, entourés par un cordon de CRS, ndlr], où s’entassent des milliers d’autres réfugiés bloqués dans leur exil, se constituent dans des maisons ou des immeubles abandonnés, forêts, bois, parcs, parkings ou sous des ponts. On en trouve du Niger au nord-ouest de la France, des côtes libyennes aux côtes marocaines, le long du fleuve Evros (frontière terrestre entre la Turquie et la Grèce), ou dans les Balkans, comme le camp de Vucjak en Bosnie. Précarité et insalubrité y règnent également en maîtres. Ces camps sont régulièrement démantelés, au gré des agendas politiques et au motif de raisons sanitaires, mais sont très vite réinvestis. Dans ces jungles, les besoins de base (nourriture, eau, hygiène et premiers soins) sont exclusivement dépendants des associations, des maraudes et des ONG.
Outre le problème de place, la surpopulation dans ces camps, qu’ils soient officiels ou non, entraine une sous-nutrition, un manque d’eau potable, un manque d’hygiène et un accès très largement insuffisant aux soins médicaux.
Ces lieux sont insalubres. Ils sont parfois situés sur des zones polluées, le camp de Vucjak, à la frontière entre Bosnie Herzégovine et Croatie (évacué mi-décembre 2019) s’est monté sur le site d’une ancienne décharge. Le camp de Vial, sur l’île de Chios, est quant à lui situé dans une ancienne usine d’aluminium.
L’évacuation des déchets ne s’effectue pas de manière régulière. Les ordures jonchent le sol, attirant rongeurs, mouches, moustiques, serpents, sangliers et autres insectes. Les tentes doivent sans cesse être recousues à cause des dégâts générés par les rats à la recherche de nourriture.
Les ONG et les associations du secteur dénoncent l’état déplorable des sanitaires. Ces installations ne sont prévues que pour les parties officielles des camps, et pour la quantité de places initialement prévues. Ils sont donc en nombre largement insuffisant, et pour cette raison, sont maintenant insalubres et délabrés. L’air y est irrespirable. Une quantité importante de douches et de toilettes n’ont plus de porte, ou pas de verrou, n’offrant alors aucune intimité ni sécurité, notamment pour les femmes. Elles sont devenues des « no-go-zone ».
L’eau des douches est froide dans certains camps. L’évacuation des eaux usées pose un autre problème. Dans le camp de Souda, à Chios, l’eau usée des sanitaires stagne sous les containers d’habitation, les flaques sont infestées de sangsues et l’odeur y est nauséabonde.
Les détenus sont en proie à des humiliations. Des témoins ont affirmé que la police pouvait parfois couper l’eau des sanitaires, comme sur le camp de Vial, à Chios. La justification ? « Vous devez aller sur une autre île »8. Plusieurs détenus se sont plaints auprès de Human Rights Watch d’éruptions cutanées depuis qu’ils consomment et utilisent l’eau de ces camps pour se laver.
Alors que l’OMS recommande l’installation d’un WC pour 20 personnes en situation d’urgence9, cette norme n’est respectée dans aucun des camps du fait de la surpopulation. A titre d’exemple, le camp de Moria, sur l’île de Lesbos, comportait en octobre 2018 1 WC pour 72 personnes et 1 douche pour 84 personnes10. Ce chiffre saisissant laisse imaginer l’état d’insalubrité dans lequel ces sanitaires se trouvent. Dans d’autres endroits, les toilettes sont hors d’usage depuis longtemps, laissant comme seule solution de faire ses besoins à l’extérieur, près des habitations11.
Certains camps fournissent les repas, dans d’autres leur distribution dépend de la seule générosité des ONG et associations présentes sur place. La distribution se fait généralement sous tension : la quantité insuffisante de nourriture prive une partie des détenus de repas, malgré une attente de plus de 3h. Le tableau 2 recense des exemples de repas distribués dans certains camps. Cette aide alimentaire est inférieure aux besoins minimaux quotidiens fixés par l’OMS. Par exemple, les associations humanitaires présentes à Souda ont évalué l’apport énergétique dans ce camp et révèlent un déficit quotidien compris entre 200 et 1300 kcal, selon les menus, le genre et l’âge de la personne5.
Alors que l’OMS recommande un apport hydrique de 2 à 3 litres d’eau potable par jour et par personne pour garantir une hydratation optimale ainsi que plus d’une dizaine de litres pour l’hygiène corporelle et alimentaire9, l’accès à l’eau potable est un autre problème soulevé par les détenus et associations humanitaires. Si dans les parties officielles des camps il y a un point d’eau potable, ce n’est pas forcément le cas dans les « jungles » les entourant. La distribution journalière d’eau potable n’est en général pas suffisante, ce qui pousse les personnes à aller consommer et utiliser des eaux issues de sources non-potables, reconnues pour certaines comme dangereuses pour la santé par Médecins sans frontières (MSF), comme dans le camp de l’île de Samos.
Ce constat sanitaire est semblable sur les jungles, bidonvilles et autres camps de fortune situés dans les pays d’accueil de l’UE. En France, par exemple, nombreux sont les réfugiés à se trouver en attente de l’acceptation ou du refus de leur demande d’asile. Ne pouvant être pris en charge par les services sociaux, ils se regroupent alors dans des camps de fortune, tels que les camps de Grande Synthe, Calais ou porte d’Aubervilliers à Paris. Certains, même lorsque leur demande d’asile a été acceptée, peuvent être contraints de vivre dans la rue, le temps qu’une solution de logement leur soit proposée. Les conditions sanitaires de ces « jungles urbaines » françaises sont semblables aux conditions sanitaires des hotspots ou jungles aux abords de points stratégiques.
Par exemple, en 2015, plus de 6 000 réfugiés s’entassaient dans la jungle de Calais, sur une ancienne décharge sauvage au bord d’une autoroute. 17 hectares de bidonville, munis en tout et pour tout de seulement 3 points d’eau et d’une soixantaine de toilettes : 1 toilette pour 100 personnes12…. Après un recours en justice, plusieurs ONG ont obtenu l’installation d’une dizaine de points d’eau et d’une cinquantaine de WC supplémentaires sur le camp. Un rapide calcul donne une estimation de 1 toilette pour plus de 50 personnes, bien en-dessous de la toilette pour 20 personnes recommandée par l’OMS. Un centre d’hébergement à proximité permettait aux réfugiés du bidonville de prendre des douches, à hauteur de 600 douches par jours, à peine 1 douche tous les 10 jours pour les 6 000 réfugiés présents dans la jungle16, rendant impossible l’éradication de la gale présente alors sur le camp.
Au cours de l’été 2019, on recensait 10 000 personnes vivant dans des bidonvilles, squats ou campements en raison d’un refus d’accueil par les autorités francaises13. Par exemple, environ 500 personnes peuplaient le bidonville situé porte d’Aubervilliers. Seules 3 toilettes publiques étaient à disposition près du camp.
Inégalités d’accès aux soins de santé
De ce tableau sanitaire affolant résulte l’apparition de nombreuses maladies.
Presque tous les réfugiés du camp de Vucjak souffrent de diarrhée, de maladies de peau, de la grippe et MSF dénombre de nombreux cas de tuberculose. A l’autre bout de l’Europe, des épisodes épidémiques de gale, rougeole, varicelle, grippe ont été détectés sur les camps du territoire français.
Les ONG et associations dénoncent une prise en charge médicale insuffisante. Les diagnostics ainsi que les soins appropriés sont quasiment impossibles. L’OMS déclare que les problèmes de santé des réfugiés sont semblables à ceux du reste de la population, mais ont une prévalence plus élevée. En effet, ceux-ci souffrent de blessures accidentelles ou infligées par la police aux frontières, d’hypothermie, de brûlures, de maladies gastro-intestinales, d’infections respiratoires, de maladies cardiovasculaires, de diabète et d’hypertension, de troubles psychosociaux et troubles de la nutrition. Les femmes sont de plus exposées à des problèmes liés à la santé de la mère ou de l’enfant, à des problèmes de santé sexuelle et génésique, et aux violences. Leur vulnérabilité est accrue par les conditions d’hygiène dans lesquelles ces personnes ont voyagé et sont maintenues, de l’exposition à la violence, de l’interruption prolongée de traitements chroniques durant le voyage (perte d’ordonnance, de comprimés, inaccessibilité des dispositifs médicaux…) et de la difficulté d’accéder aux services de santé une fois arrivé. Les stress physique et mental, la précarité due au manque de logement, de nourriture et d’eau potable sont aussi des facteurs aggravants, notamment pour le risque d’infections respiratoires et de surinfections. L’insalubrité et le surpeuplement accroissent le risque de flambées de maladie d’origine hydrique et alimentaire, telle que des infections bactériennes (salmonellose, shigellose, campylobacteriose) ou virales (norovirus, hépatite A).
Beaucoup de réfugiés témoignent également de la difficulté d’obtenir les traitements pour les maladies chroniques déjà diagnostiquées avant leur arrivée (pathologie cardiaque, maladie d’Alzheimer, infection à l’os iliaque…), ou à la suite d’une consultation du médecin du centre (dépression, anxiété…). En cause, des pertes d’ordonnances et une pénurie de médicaments.
Il y a tout de même des médecins, travaillant pour des ONG (Médecins du monde, WAHA, la Croix Rouge…) sur les camps des hotspots, mais en nombre insuffisant. A titre d’exemple, le camp de Souda, sur l’île de Chios, ne compte que 2 médecins pour 1 200 personnes5, et celui de Moria, sur l’île de Lesbos, n’en compte que 3 pour s’assurer de la santé de 3 150 personnes6. Les médecins ne font pas de maraudes dans le camp pour aller à la rencontre des réfugiés et s’assurer de leur état de santé. Ainsi, ce sont aux personnes malades de se déplacer jusqu’à leurs baraquements, réduisant encore plus l’accès aux soins des personnes vulnérables, handicapés, ou trop faibles pour se déplacer.
La situation sanitaire dans les centres de rétention administrative (CRA) français, où les réfugiés sont enfermés en attente de leur expulsion, n’est pas à envier. La contrôleuse générale des lieux de privation de liberté avait édité un rapport saisissant en février 2019 dans lequel elle recensait toutes les atteintes qui restreignent l’accès aux soins pour les retenus. Y figuraient la présence insuffisante des médecins, l’absence de dépistage systématique, comme par exemple pour les maladies sexuellement transmissibles ou la tuberculose, ou encore la minimisation de la souffrance psychiatrique. Elle dénonçait également le fait scandaleux que dans certains CRA « ce soit les policiers qui sélectionnent les demandes de consultations, avec des critères à priori peu respectueux du Vidal »14.
En France, ONG, associations et instances publiques, telles que l’académie nationale de médecine ne cessent d’interpeler les pouvoirs publics des États membres au sujet de ces conditions sanitaires dégradées et du manque d’accès aux soins des détenus et réfugiés sur le sol français. Selon l’académie de médecine, la santé des réfugiés est fragilisée par les violences et traumatismes subis dans les pays d’origine et de transit, la stigmatisation dont ils font l’objet à leur arrivée, la précarité de leurs conditions de vie et d’hébergement, le manque d’hygiène, et d’un accès au droit de santé restreint. Ces facteurs de vulnérabilité aggravent et entraînent des troubles physiques, métaboliques et mentaux, d’addiction, d’infections (VIH, hépatites, tuberculose) et de pathologies chroniques15.
Les réfugiés, souvent dépourvus de couverture maladie, ont accès aux Permanences d’accès aux soins de santé (PASS) et Centres d’accueil, de soins et d’orientation (Caso, structures gérées par Médecins du monde). Une étude réalisée par le Comede (Comité pour la santé des exilés) a comparé plus de 15 000 consultations en Caso (où 9 patients sur 10 sont des réfugiés) à plus de 19 000 consultations de médecine générale de ville16. Les motifs de consultations tels que troubles digestifs, cutanés et respiratoires sont plus fréquents chez les réfugiés que dans le reste de la population, et similaires aux motifs de consultations des personnes sans domicile fixe. L’étude montrait également que la prévalence de maladies chroniques telles que le diabète était identique dans les deux populations, mais qu’elle se manifestait à un âge plus précoce chez les réfugiés. L’absence de logement ou leurs mauvaises conditions (insalubrité, humidité, absence de chauffage) ainsi que les difficultés d’accès à une alimentation riche et variée rendent cette population vulnérable aux pathologies aigues. A cette précarité, s’ajoutent les facteurs de vulnérabilité auxquels ils ont été exposés dans leur pays d’origine ainsi qu’au cours du parcours de migration et qui contribuent à la précocité des pathologies chroniques.
Il en résulte que les réfugiés consultent moins souvent des médecins que la population générale et très peu pour des consultations de prévention (0,1% contre 11,7%), de suivi de pathologies précédemment diagnostiquées (3,5 contre 5,3%) ou de renouvellement de prescription (2,1% contre 20,4%). De plus, en l’absence de couverture maladie, les réfugiés ne pouvant s’offrir une consultation en médecine libérale se tournent vers ce type de structure de soins à accès gratuit pour les soins dentaires et ophtalmiques notamment.
Ainsi, la majorité des consultations des réfugiés sont liées à des symptômes plutôt qu’à de la prévention ou du suivi. Différents facteurs comme le manque d’équipement dans ces structures, notamment pour des médecines spécialisées, ou encore la barrière de la langue, constituent un obstacle à la réalisation d’une consultation approfondie et contribuent à la pratique d’une médecine symptomatique qui ne peut prendre en compte les besoins de santé au-delà des demandes d’urgence, au détriment d’une médecine de prévention. Ce déficit de médecine préventive dans la population migrante contribue à la dégradation de leur santé.
S’il est difficile pour les réfugiés d’obtenir des soins ou des consultations de médecine générale en raison d’un faible nombre de médecins présents sur les camps, il l’est encore plus concernant les pathologies psychiatriques. Ces populations, fuyant des zones de conflits, de guerres ou des persécutions, sont souvent victimes de traumatismes, mais il n’existe aucune possibilité d’accès aux soins psychiatriques ou psychiques dans les camps situés dans les hotspots et encore moins dans les camps sauvages aux abords des frontières ou sur les territoires des pays d’accueil.
Peu (ou pas) d’études peuvent être réalisées sur la population nassée dans les hotspots et camps sauvages aux abords des frontières. Mais des études s’intéressant à la santé des réfugiés ayants obtenu un droit d’asile dans les pays membres de l’UE et plus particulièrement à leur santé mentale, ont pu être réalisées. Une étude menée en Suède a montré que 40% des réfugiés étaient atteints de dépression, 32% d’anxiété et 30% de syndrome de stress post-traumatique (SSPT)17, un trouble anxieux sévère provoqué par un évènement traumatisant. L’une des conséquences de ce trouble est l’apparition de flashbacks, lors desquels le sujet revit l’expérience traumatisante, de manière régulière et handicapante dans son quotidien. Les causes d’un SSPT chez les réfugiés sont, dans l’ordre d’occurrence : avoir été témoin d’agressions violentes, vu des cadavres, subi des violences, des tortures, avoir assisté à des catastrophes naturelles, subit des accidents et la guerre, subi la détention et avoir subi des viols (Figure 1)…
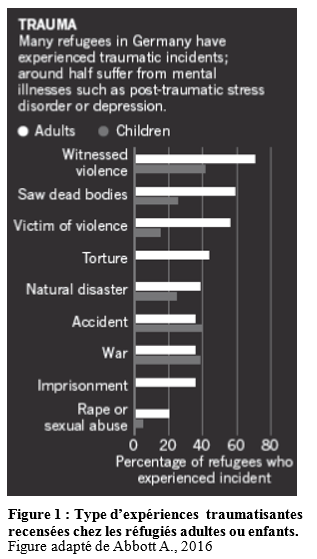 Nombreux sont ceux qui en cumulent plusieurs, on peut aisément l’imaginer. Une autre étude, menée par Emilie Holmes à Stockholm en 2016, s’intéressant au SSPT chez les réfugiés accueillis en Suède, montre que les sujets de l’étude, évoquent 2 flashbacks par jour en moyenne, largement au-dessus de la moyenne de ses patients habituels18. Une autre analyse réalisée sur 1,3 millions de personnes a montré une incidence 3 fois plus grande de schizophrénie et autres troubles psychotiques chez les réfugiés que chez les suédois natifs et 66% de risque supplémentaire comparé aux expatriés18,19. En 2017, Le Comede s’est intéressé aux troubles psychiatriques de plus de 16 000 patients réfugiés en France20. 17% d’entre eux présentaient de graves troubles psychiatriques, dont les deux tiers étaient des SSPT et des traumas complexes (68%). Des idées suicidaires étaient retrouvées chez 27% des patients, dont 4% avaient déjà fait des tentatives de suicide auparavant. Des conséquences psychiatriques similaires sont retrouvées parmi les personnes ayant subi des violences liées à des systèmes de domination, comme des viols ou des tortures. C’est pourquoi les auteurs ont exploré les antécédents de violences intentionnelles subis par ces patients. Ainsi, ces résultats sont corrélés avec les antécédents rapportés de violence (62%), de torture parmi les demandeurs d’asile (20%) et de violences liées au genre chez les femmes (29%), ayant conduit à l’exil ou survenue durant ce dernier. Ils sont également corrélés à différents critères de vulnérabilité sociale, que sont, dans l’ordre d’apparition : des maigres ressources financières, pas de logement personnel (98% dont 20% sans solution d’hébergement), la précarité de séjour (demande d’asile en cours ou sans droit de séjour), le défaut de protection maladie, les obstacles linguistiques, le défaut d’accès à la nourriture et l’isolement social. Un quart des patients étaient alors considéré en détresse sociale, c’est-à-dire qu’ils cumulaient au moins 5 de ces critères de vulnérabilité.
Nombreux sont ceux qui en cumulent plusieurs, on peut aisément l’imaginer. Une autre étude, menée par Emilie Holmes à Stockholm en 2016, s’intéressant au SSPT chez les réfugiés accueillis en Suède, montre que les sujets de l’étude, évoquent 2 flashbacks par jour en moyenne, largement au-dessus de la moyenne de ses patients habituels18. Une autre analyse réalisée sur 1,3 millions de personnes a montré une incidence 3 fois plus grande de schizophrénie et autres troubles psychotiques chez les réfugiés que chez les suédois natifs et 66% de risque supplémentaire comparé aux expatriés18,19. En 2017, Le Comede s’est intéressé aux troubles psychiatriques de plus de 16 000 patients réfugiés en France20. 17% d’entre eux présentaient de graves troubles psychiatriques, dont les deux tiers étaient des SSPT et des traumas complexes (68%). Des idées suicidaires étaient retrouvées chez 27% des patients, dont 4% avaient déjà fait des tentatives de suicide auparavant. Des conséquences psychiatriques similaires sont retrouvées parmi les personnes ayant subi des violences liées à des systèmes de domination, comme des viols ou des tortures. C’est pourquoi les auteurs ont exploré les antécédents de violences intentionnelles subis par ces patients. Ainsi, ces résultats sont corrélés avec les antécédents rapportés de violence (62%), de torture parmi les demandeurs d’asile (20%) et de violences liées au genre chez les femmes (29%), ayant conduit à l’exil ou survenue durant ce dernier. Ils sont également corrélés à différents critères de vulnérabilité sociale, que sont, dans l’ordre d’apparition : des maigres ressources financières, pas de logement personnel (98% dont 20% sans solution d’hébergement), la précarité de séjour (demande d’asile en cours ou sans droit de séjour), le défaut de protection maladie, les obstacles linguistiques, le défaut d’accès à la nourriture et l’isolement social. Un quart des patients étaient alors considéré en détresse sociale, c’est-à-dire qu’ils cumulaient au moins 5 de ces critères de vulnérabilité.
Ainsi, il s’avère que les troubles psychiatriques (SSPT et idées suicidaires) sont fortement liés aux violences subies avant et au cours de l’exil, mais également aux conditions de vulnérabilité sociales que les réfugiés vivent à leur arrivée dans leur pays d’accueil.
Les psychologues identifient 3 moments de stress extrême chez les réfugiés : les traumatismes violents subis dans leur pays d’origine (raison de la migration), le voyage lui-même, et l’arrivée dans le pays étranger, souvent hostile, en passant par des camps de détention, de longs mois durant. Thomas Elbert de l’université de Konstanz en Allemagne, suggère que plus de la moitié des réfugiés présentent des troubles psychologiques, et un quart présentent des SSPT, de l’anxiété ou de la dépression19. Cette étude montre que la prévalence de troubles psychotiques au sein de la population déplacée varie en fonction de la région d’origine suggérant ainsi que l’exposition aux facteurs de vulnérabilité avant la migration (guerre, violence, persécutions…) aggrave le risque de développer des troubles psychiatriques. Mais elle a aussi révélé que cette prévalence était identique chez les réfugiés contraints de se déplacer, ainsi que les expatriés volontaires, issus d’un même pays d’origine. Ce résultat confirme que les facteurs sociaux post-migration, dans le pays d’accueil, à savoir les discriminations, le racisme, les difficultés d’obtention du droit d’asile, la précarité, l’exclusion sociale, auxquels sont soumis les réfugiés ont une incidence sur l’apparition ou l’aggravation des troubles psychiatriques.
Dans les pays d’accueil, il existe des dispositifs de soin permettant aux personnes ayant obtenu leur statut de réfugié auprès de l’État membre, et parfois à ceux qui sont en situation irrégulière, de diagnostiquer, réaliser le suivi et soigner leurs pathologies. Si les pathologies physiques y sont majoritairement prises en compte, il est déplorable que la santé mentale soit le plus souvent exclue de ces dispositifs. Les politiques d’immigration et les contraintes structurelles au sein de ces pays soumettent ces populations à des inégalités sociales, économiques et de santé. L’exposition à ces inégalités contribuerait à augmenter le risque de SSPT et de troubles psychiatriques auprès des réfugiés.
A l’heure où les politiques exigent une intégration rapide des réfugiés dans leur pays d’accueil, Thomas Elbert rappelle que c’est chose impossible sans traiter auparavant les problèmes psychiatriques. Comment exiger de quelqu’un qu’il apprenne en peu de temps une nouvelle langue, intègre une nouvelle culture et trouve un job lorsqu’il souffre de troubles psychiatriques qui handicaperaient chacun de nous ?
Les réfugiés, populations très fragilisées et précarisées, voient leurs droits se réduire petit à petit.
La France n’a de cesse de s’enorgueillir d’un système de santé basé sur la solidarité. Merci à Ambroise Croizat, qui en 1945 a révolutionné le quotidien des français en fondant la sécurité sociale. Véritable émancipation des travailleurs et des plus pauvres, elle a à l’origine une portée universelle et protège tout un chacun, pas seulement les salariés. « De chacun selon ses moyens, à chacun selon ses besoins ». D’années en années, cette conquête sociale, considérée à l’heure actuelle comme un acquis immuable, subit de nombreuses attaques sur tous les fronts : santé, retraite, chômage, allocations familiales… Nombre de ces réformes restreignant la prise en charge socialisée sont justifiées par le déficit, lui-même induit par les volontés politiques successives de diminuer le « coût du travail » (si tant est qu’il ait un coût). Le droit à la santé souffre d’inégalités de plus en plus croissantes en France : déremboursement des médicaments, généralisation des dépassements d’honoraires, généralisation du système de complémentaire santé, désertification médicale en zones rurales et banlieues, restriction budgétaires dans les hôpitaux publics, refus de la part de certains médecins de prendre en charge les patients les plus précarisés…
Depuis quelques années maintenant, les étrangers, et particulièrement les plus pauvres, sont pris pour cibles. Les réfugiés, populations très fragilisées et précarisées, voient leurs droits se réduire petit à petit. Récemment, le gouvernement a restreint un peu plus les dispositifs leur permettant un accès au soin.
Deux dispositifs d’aide d’accès aux soins existent pour les réfugiés, selon qu’ils soient en règle, en demande d’asile (PUMa) ou selon qu’ils soient en situation irrégulière, « sans-papier » (AME). Toutes deux sont soumises à conditions de ressources n’excédant pas 750 euros par mois environ.
La protection universelle maladie (PUMa), anciennement CMU, garantissait jusque-là un droit à la prise en charge des soins pour les demandeurs d’asile, dès lors que la procédure de demande d’asile était enregistrée. Sous couvert de lutter contre la fraude à la CMU, en fin d’année 2019, l’exécutif a modifié les conditions d’accès à la PUMa. En effet, il faut maintenant attester de sa résidence sur le territoire de manière ininterrompue depuis au moins 3 mois. Cette réforme impose donc un délai supplémentaire de 3 mois aux demandeurs d’asile, avant de pouvoir accéder aux soins, s’ajoutant aux échéances qui incombaient jusque-là en raison des délais de procédures de demande d’asile.
L’aide médicale d’Etat (AME), créée en 2000, garantit un accès aux soins aux personnes en situation irrégulière présentes sur le territoire, victimes de précarité économique, à condition qu’ils puissent prouver leur présence continue sur le territoire depuis 3 mois. Depuis plusieurs années, une vraie guerre menée par les politiques de l’aile droite est déclarée à l’AME, décrite comme une « pompe aspirante à l’immigration ». Les réfugiés seraient, à les entendre, des privilégiés profitant d’un meilleur système de remboursement qu’un bénéficiaire du régime de base. Or, l’AME se situe dans la limite des soins remboursés par la sécurité sociale, voire même en dessous. En effet, une partie des soins couverts par la Sécurité sociale, ne le sont pas par l’AME, comme les examens de prévention bucco-dentaires chez les enfants par exemple. En fin d’année, le parlement a adopté l’amendement du gouvernement au budget santé 2020, restreignant les soins pris en charge par l’AME aux soins d’urgence uniquement, les limitant ainsi aux traitements de maladies graves et douleurs aigues, aux soins liés à la grossesse, aux vaccins réglementaires et aux soins de prévention.
Aux dires d’une partie de la classe politique, assurer le minimum de santé chez les réfugiés coûterait cher à la société. Il y aurait même une migration en vue de profiter des largesses du système de soins français. Or, selon une enquête de Médecins du monde (MDM), seuls 2,3% des migrants (réfugiés et expatriés confondus) viennent pour des raisons médicales21. De plus, ceux qui choisissent l’exil comme porte de sortie à la misère économique ou aux persécutions religieuses ou politiques, sont en général ceux qui bénéficient de la meilleure santé, capables de supporter le chemin de l’exil et ses complications.
Un peu plus de 300 000 personnes bénéficient de l’AME. En 2018, la CNAM a identifié seulement 38 cas de fraude à l’AME22, c’est-à-dire moins de 0,06% du total des dépenses de l’AME. 88% des personnes se présentant dans les centres d’accueil d’orientation et d’accompagnement de MDM ne sont pas couverts par l’AME, alors qu’elles pourraient l’être22,23. Pour en bénéficier il faut apporter la preuve de sa présence continue sur le territoire depuis au moins 3 mois : difficile lorsqu’on est en situation illégale… Il faut aussi une domiciliation, alors que 49,4% d’entre eux sont en situation de rue23 et prouver que ses ressources n’excèdent pas le plafond fixé (sachant qu’un montant nul est un motif de rejet24).
Le coût de l’AME est d’environ 900 millions d’euros par an et représente à peine 0,5% de l’ensemble des dépenses de santé de la France22. Il est intéressant de noter que le budget de l’AME « explose » chaque année, aux dire de ses détracteurs, pour deux raisons : 1/ il est sous-budgétisé et donc, chaque année, dépassé et 2/ le coût de l’AME évolue de manière proportionnelle à celui des soins hospitaliers.
Arrêter ou restreindre l’AME c’est réduire l’accès à la médecine générale de ville et entraîner une aggravation de l’état de santé des réfugiés, en retardant leur prise en charge. Cela reviendrait à multiplier les recours à l’hôpital public, aux urgences et aux Permanences d’accès aux soins de santé (PASS). In fine, d’un point de vue purement financier, cela couterait plus cher à la société et serait plus dangereux d’un point de vue de santé publique.
Parmi les dispositifs de soins communs, accessibles à tous et en particulier au plus démunis, les PASS sont mal connues par les patients, mais également par les professionnels de santé, et inégalement répartis sur le territoire. Ces structures assurent la jonction entre santé et social. Elles ont pour double objectif d’accompagner les personnes en situation de précarité au sein de l’hôpital vers l’accès aux soins mais également dans les démarches administratives nécessaires à la reconnaissance de leurs droits. Elles permettent en premier lieu un accès sans frais aux soins, aux examens et aux traitements, mais également d’aider à faire valoir leur droit à une protection maladie, pour ensuite pouvoir se diriger vers des structures de médecine de ville. Plus de 400 PASS fonctionnent avec un budget de 70 millions d’euros par an, offrant une prise en charge médicale (générale et spécialisée), dentaire, psychiatrique, mais aussi sociale et administrative15.
A l’intérieur même de ces dispositifs, il y a maintenant de nouvelles inégalités. Certaines PASS ont des conditions d’accueil plus restrictives que d’autres. Les réfugiés les plus précaires se voient refuser l’accès aux soins et sont alors dirigés vers les Caso de MDM. C’est par exemple le cas de réfugiés ayant bénéficié d’une assurance maladie dans un autre pays de l’UE – souvent un pays d’entrée – et ne l’ayant pas clôturé.
Les moyens alloués aux PASS sont insuffisants pour recruter de nouveaux personnels soignants, des interprètes ou pour financer les soins complexes. Les directeurs d’hôpitaux redoutent les impayés. Alors, il arrive que l’administration hospitalière demande de trier les patients. La peur de devenir « le roi des précaires », d’attirer toutes les personnes vulnérables au sein de son hôpital fait que les directions hospitalières rechignent parfois à donner des moyens aux PASS (en temps médical et social) ainsi qu’à signaler leur existence, parfois au sein même de l’hôpital. Alors même qu’après une prise en charge correcte dans une PASS, les patients, munis d’une couverture maladie, se tournent vers les structures de médecine de ville, désengorgeant ainsi la PASS.
Sous prétexte de lutte contre la fraude, le gouvernement espérerait-il gratter quelques pièces en pénalisant l’ensemble des réfugiés ? Si quand bien même cette fraude existait, en aucun cas elle ne devrait justifier la privation des droits de quiconque et encore moins de populations vulnérables et précarisées, qui de fait renoncent habituellement aux soins par manque de moyens. Cette instrumentalisation politique et idéologique porte atteinte aux droits des réfugiés, alors même que le problème n’est pas qu’ils en abusent, mais qu’ils ne les fassent pas suffisamment valoir.
Entraver l’accès aux dispositifs de santé des réfugiés ne fait que retarder la prise en charge de leurs pathologies, les renvoyant inévitablement et de manière tardive vers les services d’urgences, déjà saturés, à un stade de maladie plus avancé. Une prise en charge plus lourde et plus coûteuse, il n’est pas certain que ce soit le meilleur business model.
Les instances publiques (académie de médecine, défenseur des droits, Fédération hospitalière de France), et associations du secteur sont unanimes. Ils demandent à ce que tout réfugié, en situation régulière ou non, bénéficie dès son arrivée d’une prise en charge médicale ainsi que d’un accès aux soins. Cette prise en charge devrait donner lieu à des consultations approfondies, d’un bilan de santé générale et psychiatrique, tourné vers des consultations aussi bien symptomatiques que de prévention. Elles demandent un renforcement de l’hôpital par un financement plus conséquent pour permettre au personnel hospitalier une bonne prise en charge des patients précarisés, ainsi qu’une meilleure formation des soignants à la précarité34. Il est aussi impératif de renforcer l’approche pluridisciplinaire des PASS pour un meilleur accompagnement vers les soins et tout au long du parcours d’intégration. Ceci passerait par une coopération plus étroite entre milieu associatif, milieu hospitalier et services sociaux. En d’autres termes, il faut la création d’un réel dispositif de protection maladie universel (rassemblant AME et PUMa sous conditions moins restrictives), incluant la prévention et des consultations psychiatriques ainsi qu’un suivi sanitaire de qualité et accessible à tous. Il serait plus judicieux de lever les obstacles à l’accessibilité au droit de santé plutôt que de tenter de les réduire.
La santé des réfugiés ne doit pas être une variable d’ajustement de la politique migratoire
Les droits des réfugiés sont bafoués depuis leur départ jusqu’au cours de leur nouvelle vie dans les pays d’accueil. Les conditions de vie déplorables ainsi que les violences et humiliations auxquelles ils sont soumis tout au long du parcours migratoire fragilisent leur santé et les exposent à des risques élevés de souffrir de pathologies diverses, qu’elles soient infectieuses, aigües, chroniques ou psychiatriques. Il est clair que les conditions d’accueil insuffisantes et dégradantes, la précarité et les difficultés d’accès aux soins en terre d’asile en sont des facteurs aggravants, si ce n’est des causes.
Les pouvoirs publics, que ce soit l’Union Européenne ou les gouvernements des États membres, n’ont de cesse de nier les droits fondamentaux des réfugiés. Cet été, le docteur Philippe de Botton confiait au journal « l’Humanité » avoir le sentiment que maintenir ces conditions sanitaires déplorables, restreindre l’accès au logement ou au soin était une volonté politique de dissuasion de rejoindre la France13.
Les principaux obstacles aux soins en France sont la complexité des démarches, le durcissement des critères d’accès aux dispositifs de protection maladie ainsi que la diminution du panel de soins pris en charge par ces mêmes dispositifs donnant lieu à une priorisation d’une médecine d’urgence plutôt que préventive et de suivi pour les populations précarisées. Le coût sanitaire et social de telles entraves n’est pas connu. Mais il est regrettable que le droit à la santé, droit fondamental selon la Déclaration universelle des droits de l’homme, soit instrumentalisé comme un moyen de maîtrise des flux migratoires. La santé des réfugiés ne doit pas être une variable d’ajustement de la politique migratoire, mais au contraire, devrait être une priorité relevant d’une question de santé publique.
* Nous choisissons d’employer le terme réfugié bien qu’il ne corresponde pas au statut délivré par les États car nous considérons que le terme « migrant » est péjoratif. Ainsi, nous qualifions tous les individus qui sont obligés de quitter leur pays d’origine à cause de l’impérialisme (qui provoque guerres, famines, etc…) comme des réfugiés.
Sources :
- Nations unies : https://www.un.org/fr/sections/issues-depth/migration/index.html
- Les notes de Migreurop : des Hotspots au cœur de l’archipel des camps, 2016. Les notes de Migreurop ;n°4.
- La Cimade : https://www.lacimade.org/de-lapproche-hotspot-au-scandale-de-la-guerre-aux-migrant%c2%b7e-%c2%b7s/
- Mathilde Albert. Rapport d’observation – Mission effectuée pour Migreurop et Avocats Sans Frontières France,
- Accord UE-Turquie, la grande imposture – rapport de mission dans les Hotspots grecs de Chios et Lesbos, 2016.
- Amnesty International : https://www.amnesty.org/fr/latest/news/2016/04/greece-refugees-detained-in-dire-conditions-amid-rush-to-implement-eu-turkey-deal/
- Mathilde Albert, Migreurop, Fiche Pays-Grèce : http://www.migreurop.org/IMG/pdf/fiche_pays_grece_-_m._albert_-_vdef.pdf
- https://refugeetrail.wordpress.com/2016/05/24/keep-quiet-and-eat-soup/
- World Health Organisation : http://www.euro.who.int/fr/health-topics/health-determinants/migration-and-health/migrant-health-in-the-european-region/migration-and-health-key-issues
- Le soir : https://plus.lesoir.be/178702/article/2018-09-16/camp-de-migrants-lesbos-une-toilette-pour-72-personnes-une-douche-pour-84
- L’Humanité : https://www.humanite.fr/balkans-en-bosnie-herzegovine-les-migrants-contraints-de-vivre-dans-une-decharge-680882
- France info : https://www.francetvinfo.fr/france/hauts-de-france/migrants-a-calais/douches-trop-rares-toilettes-debordees-les-conditions-de-vie-toujours-plus-degradees-dans-la-jungle-de-calais_1157743.html
- L’Humanité : https://www.humanite.fr/migrants-lenfer-des-campements-sous-canicule-674180
- Hazan A. Contrôleur général des lieux de privation de liberté : Avis du 17 décembre 2018 relatif à la prise en charge sanitaire des personnes étrangères au sein des centres de rétention administrative. Journal Officiel de la république Française, 2019 ; (135-180).
- Adolphe M, Faye A, Gentilini M, Kerouedan D, Miliez J, Plouin PF, Spira A, L’immigration en France : situation sanitaire et sociale, Rapport de l’académie nationale de médecine, février 2020.
- Huaume H, Kellou N, Tomasino A, Chappuis M, Letrilliart L. Profil de santé des migrants en situation de précarité en France : une étude comparative des migrants accueillis dans les centres de Médecins du Monde et des patients de médecine générale de ville, 2011-2012. Bull Epidémiol Hebd. 2017;(19-20):430-6.
- Tinghög P, Malm A, Arwidson C, et al. Prevalence of mental ill health, traumas and postmigration stress among refugees from Syria resettled in Sweden after 2011 : a population based survey. BMJ Open 2017 ; 7
- Abbott A. The troubled minds of migrants. 2016 ; 538
- Hollander AC, Dal H, Lewis G, Magnusson C, Kirkbride JB, Dalman C, et al. Refugee migration and risk of schizophrenia and other non-affective psychoses : cohort study os 1.3 million people in Sweden. BMJ 2016 ; 352
- Veïsse A, Wolmark L, Revault P, Giacopelli M, Bamberger M, Zlatanova Z. Violence, vulnérabilité sociale et troubles psychiques chez les migrants/exilés. Bull Epidémiol Hebd. 2017 ; (19-20) : 405-14.
- L’Humanité : https://www.humanite.fr/laide-medicale-detat-lautre-rengaine-des-droites-extremes-673323
- Toubon J. Avis du défenseur des droits n°19-12. Défenseur des droits ; 2019.
- Libération : https://www.liberation.fr/france/2019/10/16/medecins-du-monde-l-ame-fait-l-objet-d-une-instrumentalisation-alors-que-c-est-un-outil-de-sante-pub_1757980
- Mediapart : https://www.mediapart.fr/journal/france/030320/sante-la-casse-des-droits-des-etrangers-est-lancee